幽门螺杆菌感染
本词条由中南大学湘雅三医院消化内科 王芬审核认证
-
概述
-
病因
-
症状
-
就医
-
治疗
-
预后
-
饮食
-
护理
-
预防
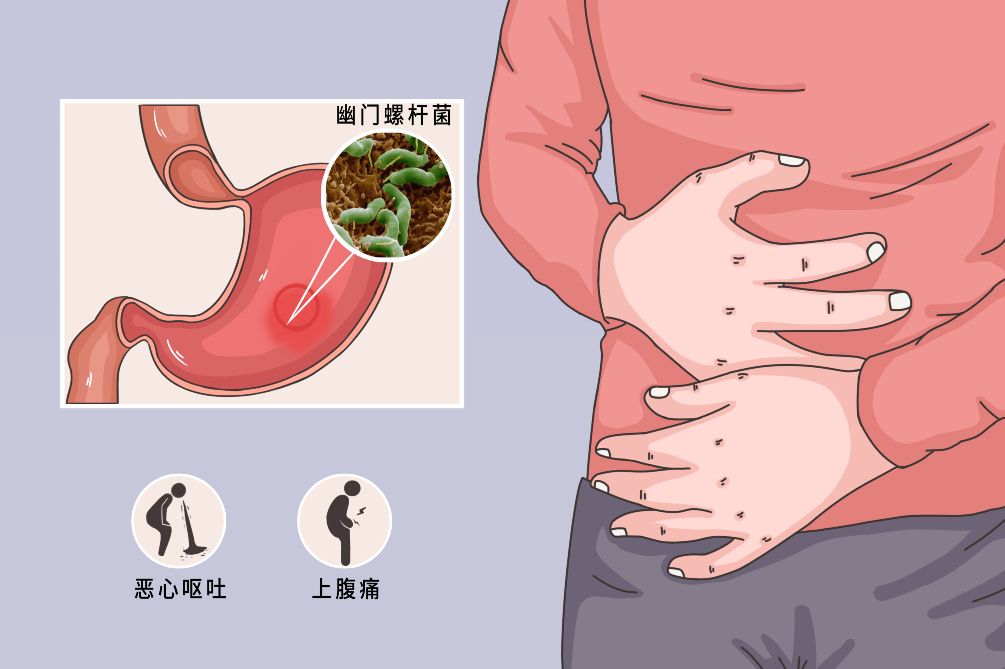
幽门螺杆菌感染是指幽门螺杆菌从口腔进入人体后特异地定植于胃上皮,定植后机体难以自发清除,从而造成持久或终生感染。幽门螺杆菌感染几乎均可引起胃黏膜活动性炎症,在慢性炎症活动的基础上部分患者还可发生消化性溃疡和胃癌等一系列疾病。幽门螺杆菌感染的症状以消化不良症状为主,治疗以药物治疗为主,预后较好。
- 就诊科室
- 消化内科
- 是否医保
- 是
- 英文名称
- Helicobacterpylori Infection
- 是否常见
- 是
- 是否遗传
- 否
- 并发疾病
- 慢性胃炎、消化性溃疡、胃癌
- 治疗周期
- 10~14天
- 临床症状
上腹痛、恶心、呕吐、嗳气、反酸
- 好发人群
- 免疫力低下者、刺激性饮食者、不注意餐具卫生者
- 常用药物
- 奥美拉唑、克拉霉素、甲硝唑、呋喃唑酮
- 常用检查
- 快速尿素酶试验、幽门螺杆菌抗体测定、银染色、细菌培养、呼气试验
幽门螺杆菌感染主要是由于幽门螺杆菌通过口‐口、胃-口、粪-口等途径在人与人之间传播,经口进入胃内后,可附着于胃窦部黏液层,定居于黏液层与胃窦黏膜上皮细胞表面,产生各种酶及其代谢产物损伤胃黏膜所致。
幽门螺杆菌可产生多种酶,如尿素酶及其代谢产物氨、过氧化氢酶、蛋白溶解酶、磷脂酶A等,对黏膜有破坏作用。
幽门螺杆菌可分泌的细胞毒素,如含有细胞毒素相关基因(CagA)和空泡毒素基因(VacA)的菌株,可导致胃黏膜细胞的空泡样变性及坏死。
幽门螺杆菌可诱导上皮细胞释放白细胞介素‐8,诱发炎症反应,后者损伤胃黏膜。
幽门螺杆菌抗体可造成自身免疫损伤。
年龄
幽门螺杆菌感染与年龄有关,25岁左右的人群是幽门螺杆菌感染的高危年龄段,我国幽门螺杆菌感染获得的年龄较小,感染率随年龄的增长而增加。
生活区域
由于地理环境、生活环境及生活习惯等的不同,幽门螺杆菌感染在不同的生活区域呈现不同的感染率。
生活习惯及条件
幽门螺杆菌感染率与不同的生活习惯及条件相关。经常食用腌制蔬菜、饮用不洁水源、习惯植物油烹饪、吸烟等与幽门螺杆菌感染呈正相关,而食用新鲜蔬菜、喝茶、食用大蒜等与幽门螺杆菌感染呈负相关。
家族聚集性
父母均阳性者的子女幽门螺杆菌感染率显著高于父母均阴性者,子女幽门螺杆菌感染与父母有密切关系,呈现家庭聚集性。
全球自然人群幽门螺杆菌感染的感染率已超过50%,在发达国家感染率约为30%,在发展中国家则可达80%。我国幽门螺杆菌感染率为40%~90%,平均为43%。不同国家、不同地区幽门螺杆菌感染再感染率不同,发达国家幽门螺杆菌感染再感染率每年<3%,而发展中国家幽门螺杆菌感染再感染率普遍>3%,差异颇大。
人类是目前幽门螺杆菌感染感染唯一明确的传染源,从感染患者的胃肠道分泌物、唾液、牙龈和粪便中分离出幽门螺杆菌菌株,表明胃‐口、口‐口传播和粪‐口传播是可能的重要传播途径。亲密接触,尤其是家庭内父母与孩子之间的亲密接触,可能是导致幽门螺杆菌感染感染非常重要的因素。
免疫力低下者
部分单纯幽门螺杆菌感染的患者无明显症状,当全身免疫力下降时,幽门螺杆菌大量繁殖才会出现症状。
刺激性饮食者
长期刺激性饮食可逐渐降低肠胃的抵抗力,提高幽门螺杆菌入侵的成功率。
不注意餐具卫生者
幽门螺杆菌主要通过口-口途径在人与人之间传播,因此不注意餐具卫生者容易被感染。
幽门螺杆菌感染是人类最常见的慢性感染,其感染可导致不同结局,从无症状的慢性活动性胃炎、消化不良、消化性溃疡,直至胃恶性肿瘤,并产生相应临床表现。幽门螺杆菌感染也与一些胃肠外的疾病发生有关,如不明原因缺铁性贫血、特发性血小板减少性紫癜等。
大多数单纯幽门螺杆菌感染的患者无症状。
部分患者可表现出上腹痛、腹胀、恶心、呕吐、嗳气、反酸等消化不良症状。
与不明原因缺铁性贫血、特发性血小板减少性紫癜相关的幽门螺杆菌感染患者,可表现为面色苍白,全身皮肤黏膜瘀点瘀斑等。
慢性胃炎
幽门螺杆菌感染患者最开始可并发慢性胃炎,大多数病人无明显症状,即便有症状也多为非特异性,可表现为中上腹不适、饱胀、钝痛、烧灼痛等,也可呈食欲缺乏、暧气、反酸、恶心等消化不良症状。
消化性溃疡
幽门螺杆菌感染随着病情进展,可并发消化性溃疡,典型症状为上腹痛,性质可有钝痛、灼痛、胀痛、剧痛、饥饿样不适。反复或周期性发作,发作期可为数周或数个月,发作有季节性,典型者多在季节变化时发生,如秋冬和冬春之交发病。部分病人有与进餐相关的节律性上腹痛,餐后痛多见于胃溃疡,饥饿痛或夜间痛、进餐后疼痛缓解多见于十二指肠溃疡。
胃癌
幽门螺杆菌感染最严重的并发症为胃癌,约80%的早期胃癌无症状,部分病人可有消化不良症状。进展期胃癌最常见的症状是体重减轻和上腹痛,另有贫血、食欲缺乏、厌食、乏力。胃癌发生并发症或转移时可出现一些特殊症状,贲门癌累及食管下段时可出现吞咽因难。并发幽门梗阻时可有恶心、呕吐,溃疡型胃癌出血时可引起呕血或黑便,继之出现贫血。
当患者有慢性胃炎伴消化不良、胃黏膜萎缩、糜烂等怀疑幽门螺杆菌感染的症状时需及时就医,多通过呼气试验、快速尿素酶试验等检查可以确诊,还需注意与功能性消化不良等疾病相鉴别。
出现上腹痛、腹胀、恶心、呕吐、嗳气、反酸等消化不良症状应及时就医。
出现剧烈腹痛、呕血或黑便等症状时应立即就医。
大多患者优先考虑去消化内科就诊。
若患者诊断为胃癌,且有手术机会,则需就诊于普通外科。
幽门螺杆菌感染也与缺铁性贫血、特发性血小板减少性紫癜等有关,应就诊于血液科。
目前都有什么症状?(如恶心、呕吐、上腹痛等)
症状出现多久了?
是初次幽门螺杆菌感染,还是复发?
既往有无其他的病史?
之前是否接受过治疗?
快速尿素酶试验
利用胃活检标本中的幽门螺杆菌产生的尿素酶水解试剂中的尿素产生铵根离子,通过pH指示剂或奈氏试剂的呈色反应检出铵根离子的存在,进而判断幽门螺杆菌的存在。
组织学检测
病理切片常用的HE染色特异性较差,而银染色和吉姆萨染色法染色均能清晰显示幽门螺杆菌感染。
银染色
染色后银颗粒沉淀于细菌上,细菌与组织对比明显,易于观察,细胞核和幽门螺杆菌呈现棕黑色,而胞质和黏液呈现淡黄色。缺点是费时、价格昂贵、操作复杂。
吉姆萨染色法
染色后细胞核呈现蓝紫色,胞质和黏液呈现红色,细菌呈红色。该方法省时、价格低、操作简单,缺点是组织易被染成红色,较难区分组织内细菌。
细菌培养
幽门螺杆菌是一种微需氧菌,由于幽门螺杆菌的培养要求具有一定的厌氧培养条件和技术,容易污染,给分离鉴定带来一定的困难,作为常规诊断手段不易推广,而且细菌培养需要一定的时间,不利于快速诊断。
呼气试验
胃内幽门螺杆菌感染产生的尿素酶将尿素分解成二氧化碳和氨气,用13C(碳13)或14C(碳14)标记尿素分子中的C原子,让受试者口服标记过同位素的尿素,再定时收集呼出的气体,其中标记CO2的排出率,即可较准确判断胃中是否存在幽门螺杆菌感染。
幽门螺杆菌抗体测定
血清、唾液、尿液、胃液都可以做幽门螺杆菌抗体测定,测定的方法有ELISA、乳胶凝聚试验、Westen-blot等。测定的抗体有尿素酶抗体、CagA抗体等,后者可判断I型幽门螺杆菌的感染。
符合下述3项之一者可判断为幽门螺杆菌感染:
胃黏膜组织RUT、组织切片染色或细菌培养3项中任一项阳性。
13C或14C‐UBT阳性。
幽门螺杆菌感染SA检测(经临床验证的单克隆抗体法)阳性。血清幽门螺杆菌感染抗体检测(经临床验证、准确性高的试剂)阳性提示曾经感染,从未治疗者可视为现症感染。
功能性消化不良
功能性消化不良是指具有上腹痛、上腹胀、早饱、嗳气、食欲不振、恶心、呕吐,可排除幽门螺杆菌感染相关消化不良,或患者虽然有幽门螺杆菌感染,但根除幽门螺杆菌后症状无改善或仅有短时间改善,不排除根除方案中PPI(质子泵抑制剂)作用,仍可作为功能性消化不良。
幽门螺杆菌感染的治疗主要是消除诱因,铋剂四联方案作为主要的经验性治疗根除幽门螺杆菌感染方案,主要选用枸橼酸铋钾、质子泵抑制剂等药物进行治疗。
抗生素在酸性环境下不能正常发挥其抗菌作用,需要联合质子泵抑制剂抑制胃酸后,才能使其发挥作用。目前倡导的联合方案为含有铋剂的四联方案,即1种质子泵抑制剂+2种抗生素和1种铋剂,疗程10~14天。由于各地抗生素耐药情况不同,抗生素及疗程的选择应视当地耐药情况而定。
枸橼酸铋钾
主要在胃内局部发挥作用,仅约0.2%的药物吸收入血。被吸收的药物主要分布在肝、肾及其他组织中,以肾脏分布最多,并主要经尿排出,未吸收部分从粪便排出。对胃黏膜有较强的保护作用,能杀灭幽门螺杆菌,其机制可能与抑制细菌细胞壁合成、细胞膜功能、蛋白质合成以及ATP产生等有关。
质子泵抑制剂
具有强大的抑制胃酸分泌的作用。主要包括泮托拉唑、奥美拉唑、兰索拉唑、雷贝拉唑、艾司奥美拉唑等。各种质子泵抑制剂对胃、十二指肠溃疡均有很好的疗效,常规剂量下,用药4~8周可以达到理想的疗效。
抗生素
我国目前推荐用于幽门螺杆菌根除治疗的6种抗菌药物中,阿莫西林、呋喃唑酮和四环素的耐药率仍很低,治疗失败后不易产生耐药;而克拉霉素、甲硝唑和左氧氟沙星的耐药率高,治疗失败后易产生耐药。
幽门螺杆菌感染一般不需手术治疗。
幽门螺杆菌感染初期预后良好,根除幽门螺杆菌可改善胃黏膜炎性反应,改善患者的生活质量,需要注意的是患者经治疗后需遵医嘱定期复诊,以免发展至胃癌,影响患者的自然寿命。
幽门螺杆菌感染一般能治愈,部分患者会出现反复感染的现象。
幽门螺杆菌感染一般不会影响患者的自然寿命。
幽门螺杆菌感染患者停药4~8周左右,应该复查呼气试验,明确幽门螺杆菌是否已经根治。
幽门螺杆菌感染患者应注意三餐定时定量,且合理、均衡地分配各种营养物质,忌辛辣、油腻、过烫等刺激性饮食。
避免喝生水、吃生的食物,同时食物应多样化,避免偏食,注意补充多种营养物质。
不吃霉变食物,少吃熏制、腌制、富含硝酸盐和亚硝酸盐的食物,多吃新鲜食品。
避免过于粗糙、浓烈、辛辣食物及大量长期饮酒。
幽门螺杆菌感染患者的护理主要是注意饮食卫生、作息规律,不要过分紧张,以免加重病情,注意口腔健康和餐具卫生,此外,患者还应注意用药护理,遵医嘱用药。
幽门螺杆菌感染主要在家庭内传播,避免导致母婴传播的不良喂食习惯,并提倡分餐制减少感染幽门螺杆菌的机会,餐具定期消毒。
保持口腔健康,戒烟,保持良好心理状态及充足睡眠。
遵医嘱用药,了解药物的使用方法,不可擅自调整或停止用药。
根除幽门螺杆菌感染可能不会完全消除胃癌的风险,仍存在胃癌风险的患者(由萎缩的程度和范围确定),应该接受内镜和组织学监测。
对于胃癌极高风险人群,包括上皮内瘤变(异型增生)或早期胃癌风险的患者,都需要进行规律性内镜监测。
幽门螺杆菌感染的预防主要是针对病因进行预防,如日常做好个人卫生防护,有相关疾病者积极治疗原发疾病等。此外,日常生活中应养成良好的饮食习惯,注意饮食卫生。
胃癌高风险个体,如早期胃癌、内镜下切除术后、有胃癌家族史、已证实有胃黏膜萎缩和(或)肠化生或来自胃癌高发区等,均应进行幽门螺杆菌感染筛查。
避免不良喂食习惯,建议使用公筷或分餐制减少感染幽门螺杆菌的机会,餐具应定期消毒,积极治疗口腔疾病
注意个人卫生,睡前饭后勤刷牙,勤洗手,保持口腔健康,定期更换牙具或进行消毒处理。
食物应保持清洁,避免喝生水、吃生的食物,不吃霉变食物,少吃熏制、腌制、富含硝酸盐和亚硝酸盐的食物。
参考文献
[1]林果为,王吉耀,葛均波,实用内科学第15版[M].北京:人民卫生出版社,2017:1507-1515.
[2]葛均波,徐永健,王辰.内科学第9版[M].北京:人民卫生出版社,2018(7):353-358.
[3]张磊,许建明.幽门螺杆菌感染处理共识解读及实施意见[J].安徽医学,2016,37(11):1319-1323.
[4]李健,段芳龄.2017IHPWG共识:爱尔兰成人幽门螺杆菌感染的诊断和治疗[J].胃肠病学和肝病学杂志,2017,26(06):625-632.








