间质性肾炎是一组主要累及肾间质和肾小管,以炎症浸润、间质水肿及肾小管功能损害为核心病理特征的肾脏疾病,常由药物、感染、免疫异常等因素诱发,分为急性与慢性两大类,预后与病因、病程及干预时机密切相关。
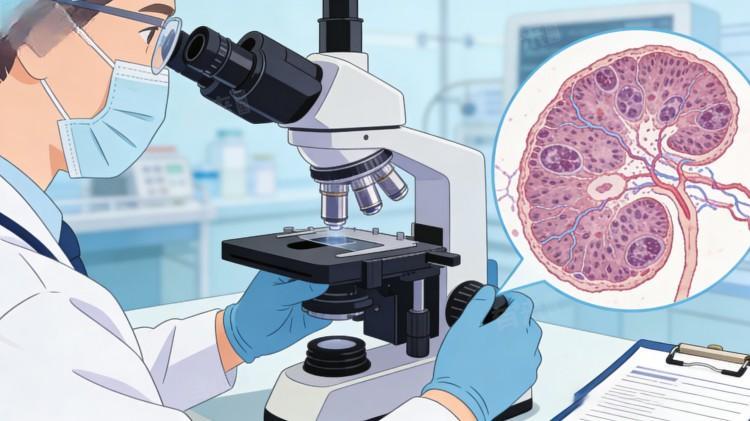
肾间质是填充于肾实质之间的结缔组织,包含肾小管周围的血管、间质细胞及细胞外基质,是肾脏代谢与物质交换的重要场所。间质性肾炎的核心病变不在肾小球,而在于肾间质与肾小管,当机体受到外界刺激或内部异常时,肾间质会出现炎症细胞浸润、水肿、纤维化,肾小管则因血供受损出现上皮细胞变性、坏死,进而导致肾脏的浓缩、排泄等功能出现障碍。
急性间质性肾炎多为可逆性损伤,起病急骤,常由药物过敏、感染等因素诱发,病理以间质水肿、炎症细胞弥漫性浸润为主要表现,肾小管上皮细胞出现变性、坏死,但肾小球通常受累轻微。若能及时去除诱因并给予积极干预,多数患者的肾功能可在短期内恢复,预后相对良好。
慢性间质性肾炎则呈慢性进展,病理改变以肾间质纤维化、肾小管萎缩及肾血管硬化为核心,肾间质内大量胶原纤维沉积,形成不可逆的瘢痕组织,导致肾脏结构逐渐破坏,肾功能呈进行性下降。其诱因多为长期接触肾毒性物质、慢性感染、遗传代谢性疾病等,病程较长,损伤一旦形成难以逆转,治疗重点在于延缓进展、保护残余肾功能。
症状方面,急性患者常表现为突然出现的少尿或无尿、乏力、恶心、皮疹、发热等,部分患者还会伴随腰痛;慢性患者的症状多隐匿,早期可无明显不适,随着病情进展,逐渐出现夜尿增多、尿比重降低、乏力、食欲减退等慢性肾功能不全表现,晚期可发展为尿毒症,出现全身多系统受累的症状。
间质性肾炎与肾小球疾病存在明显区别,其病变定位与病理机制不同,治疗策略也存在差异。肾小球疾病常以蛋白尿、血尿为主要表现,而间质性肾炎更多以肾小管功能异常为特征,如尿比重下降、尿糖阳性、电解质紊乱等,这是临床鉴别诊断的重要依据,避免将两类疾病混淆而延误治疗。
肾间质与肾小管的健康直接维系着肾脏的正常代谢功能,间质性肾炎的发生会逐步破坏肾组织结构,影响机体的水、电解质及酸碱平衡。明确间质性肾炎的病理本质与分类特点,是实现早期识别、精准干预的基础,对于改善患者预后、延缓肾功能损伤具有重要意义,也能帮助患者更好地理解疾病,积极配合后续治疗与管理。
间质性肾炎怎么治疗?
- 急性间质性肾炎治疗:优先去除诱发因素,如立即停用致敏药物、积极控制感染,这是阻止病情进展的关键,多数药物过敏性急性间质性肾炎,在停药后1-2周肾功能可逐步恢复。同时给予对症支持治疗,如补液维持水电解质平衡,若出现严重肾功能损伤,可短期使用糖皮质激素减轻炎症浸润,促进肾小管修复,多数患者预后良好。
- 慢性间质性肾炎治疗:以延缓肾功能恶化为核心,首先需长期规避肾毒性因素,如避免长期服用非甾体抗炎药、接触重金属等,同时控制血压、血糖,减少肾脏的继发性损伤。可在医生指导下使用抗纤维化药物、改善肾循环的药物,减轻肾间质纤维化进展,若发展为尿毒症,则需通过血液透析、腹膜透析等肾脏替代治疗维持生命,必要时可考虑肾移植。



![[object Object]](https://file.youlai.cn/cnkfile1/M02/39/F5/9C9AEF89572C6E85D79875BAC82B39F5.jpg?x-oss-process=image/resize,w_360,m_lfit)