枢椎椎体骨折
本词条由首都医科大学宣武医院骨科 冯明利审核认证
-
概述
-
病因
-
症状
-
就医
-
治疗
-
预后
-
饮食
-
护理
-
预防
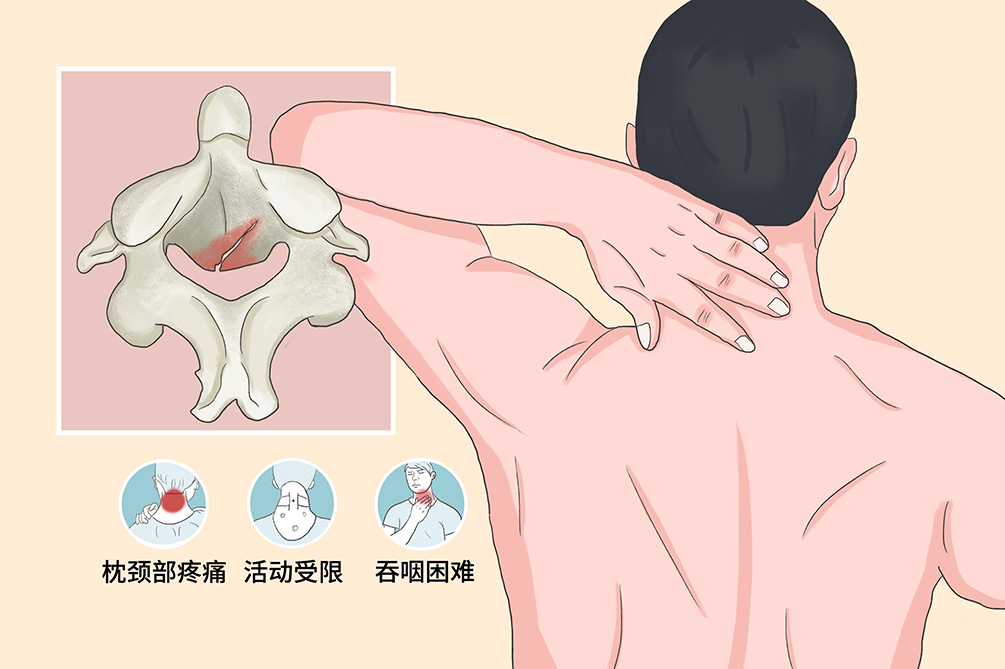
枢椎椎体骨折为发生在齿突基底与椎弓峡部之间区域的骨折,包括枢椎的椎体、椎弓根、上关节突(侧块)以及横突孔,一般见于车祸伤、高处坠落等暴力性损伤,常有颈部疼痛、僵硬等症状。
- 就诊科室
- 骨科、脊柱外科
- 是否医保
- 是
- 英文名称
- Axis Vertebra Fracture
- 疾病别称
- 枢椎混杂型骨折、非齿突非Hangman骨折、非典型的Hangman骨折
- 是否常见
- 否
- 是否遗传
- 否
- 并发疾病
- 呼吸道感染、褥疮、泌尿系感染、深静脉血栓
- 治疗周期
- 6个月左右
- 临床症状
枕颈部疼痛、活动受限
- 好发人群
- 车祸伤人群、高处坠落人群
- 常用药物
- 塞来昔布、艾瑞昔布、甲钴胺
- 常用检查
- X线、CT、核磁共振
许多学者对枢椎椎体骨折进行过分型,但至今也没有统一的分类方法,应用较广泛的是根据枢椎椎体骨折的形态和损伤机制将骨折分为4型:
Ⅰ型
为椎体撕脱骨折,指枢椎椎体前下缘的骨块撕脱,也被称为枢椎椎体泪滴样骨折。
Ⅱ型
为水平面骨折,骨折线位于枢椎上关节突的上缘。
Ⅲ型
骨折为爆裂型骨折,指椎体损伤严重,呈爆裂性改变。
Ⅳ型
为矢状面的骨折,部分此类型骨折可以看到塌陷的侧块关节。
枢椎椎体骨折一般见于车祸伤、高处坠落等暴力性损伤,一般根据患者的受伤姿势、外力作用方向和作用点、体表软组织损伤及合并伤等情况,综合分析、推断枢椎椎体骨折的损伤机制。
枢椎椎体骨折一般见于暴力性外伤因素,比如车祸伤最常见,其次是高处坠落伤、跳水伤等,根据骨折分型具体损伤机制如下:
Ⅰ型损伤
为枢椎椎体撕脱骨折,损伤机制为伸展牵弓暴力或屈曲分离暴力,也就是颈部在后仰伸展时受到外力而出现的损伤,表现为枢椎椎体前下角的撕脱骨折和枢椎椎体后缘骨折伴或不伴C2、C3前脱位。
Ⅱ型损伤
为水平面骨折,也叫横断面骨折,也就是Anderson-D'Alonzo分型的Ⅲ型齿突骨折,生物力学及临床研究提示其损伤机制可能为屈曲损伤,齿突的骨折是由自外向内的外力导致的。
Ⅲ型损伤
为爆裂型骨折,作用在上颈椎的暴力均通过齿突传导而来,作用力的方向决定了骨折线的位置。然而骨折线的位置同时也是由C2的内在强度、薄弱环节以及周边骨、软组织因素共同影响的,巨大暴力形成爆裂型骨折,表现为枢椎椎体矢状面骨折线位于椎体或侧块。
Ⅳ型损伤
为矢状位骨折,是由侧屈旋转联合暴力造成的骨折,部分此类型骨折可以看到塌陷的侧块关节。
随着交通业的发展和交通事故的增加,枢椎骨折的发生率也在逐年增加。
枢椎椎体骨折的人群发病率占约占颈椎骨折的12.6%~19.7%,占上颈椎骨折的9.7%~12%。
枢椎椎体骨折的致伤原因多为高能量损伤,其中交通事故占71%~80%,其他原因见于坠落伤(13%~14%)、滑雪伤(6%)、跳水伤(4%)。
发病人群以青壮年为多,男性略多于女性。
枢椎椎体骨折病死率为6%~14%,合并严重头部损伤和(或)全身其他器官损伤常常是导致枢椎椎体骨折病死率增高的原因,而且该数字可能是低估的,因为有部分患者在交通事故现场立即死亡。
车祸伤人群
车祸伤为高能量损伤,当车祸时暴力撞击人体,颈椎通过一定的扭转、前屈、后仰等作用,导致枢椎椎体骨折的发生。
高处坠落人群
作用机理与车祸类似,跌落时巨大的暴力作用于颈椎,从而导致枢椎椎体的发生。
颈部疼痛是枢椎椎体骨折的最常见症状,另一个常见的症状为颈椎活动受限。在枢椎泪滴样骨折中,也会出现吞咽困难,枢椎椎体骨折的神经症状发生率较低,而且不同类型的骨折中神经症状的发生率不同,枢椎泪滴样骨折很少出现神经症状。
Ⅰ型骨折
伴随神经损害的概率较高。
Ⅱ型骨折
患者一般不伴有神经损害症状,仅有局部症状,包括颈部疼痛、僵硬。
神经损害症状
由于C2水平的椎管宽,并脊髓损伤的概率较小(4.8%),而合并各类神经损伤的概率约为8.5%。也有学者认为这个神经症状的发生率是被低估的,因为很多患者在受伤的瞬间就已经死亡。部分患者可出现神经功能完整仅有颈部剧烈疼痛。
吞咽困难
少数患者出现吞咽困难,其原因为椎体前下部冠状位骨折,骨折块向前明显移位压迫食道造成。
椎动脉损伤症状
枢椎椎体骨折可能导致经过椎体附近的椎动脉损伤,引起脑供血不足的症状,比如头晕等。
呼吸道感染
呼吸道感染是枢椎骨折病人常见的并发症之一,枢椎骨折合并意识障碍者易并发呼吸道感染,意识障碍患者吞咽功能减弱,咳嗽反射,纤毛运动系统功能,肺部清除能力明显降低,口腔分泌物可反复误吸导致呼吸道感染。
褥疮
枢椎椎体骨折患者多病情较重,需要长时间牵引等治疗,长时间卧床休息如果护理不佳,容易导致褥疮的并发症。
深静脉血栓
与褥疮并发症的发生原因类似,长期卧床下肢活动减少,血液淤积、血流缓慢容易导致下肢深静脉血栓,血栓栓子脱落还可能引起致命的肺栓塞。
泌尿系统感染
长期卧床、排尿不畅、尿残留等容易引起泌尿系感染。
枢椎椎体骨折一般发生在车祸伤、高处坠落伤,而且症状比较明显,一般伴有其他严重损伤,所以现场一般就会被人送往医院急诊。
当车祸、高处坠落后患者出现颈枕部疼痛明显、颈部活动明显受限,伴有瘫痪等神经损伤表现时,都要及时去医院就诊。
在车祸伤、高处跌落伤伴有其他系统损伤等紧急情况时,一般被送往急诊科就诊。
经急诊处理病情稳定后,需要到骨科或者脊柱外科进一步就诊治疗。
目前都有什么症状?(如颈部疼痛、活动受限等)
出现症状多久了?
是否有外伤史?
既往有无其他的病史?
是否进行过检查或治疗?
颈椎X线检查
颈椎X线片是诊断枢椎骨折的常规检查,包括正侧位和张口位,必要时为了判断颈椎的稳定性,还要在医师指导下行颈椎过伸过屈位X线检查,同时枢椎椎体骨折的分型也基于X线片。在X线片上,枢椎椎体骨折的骨折线常常比较模糊,但骨折后枢椎椎体可能发生前后移位,使得在侧位片上,枢椎椎体的宽度大于C3椎体的宽度。尽管枢椎增宽不是枢椎椎体骨折的X线特征性表现,但其仍然是一个诊断的依据。由于枢椎特殊的解剖形态,对于移位较小的枢椎椎体骨折以及后缘冠状骨折,单靠X线片常常容易漏诊。
CT扫描
CT作为诊断的主要依据,特别是高分辨率CT平扫三维重建更能准确地反映骨折具体细节,单纯轴位平扫的话,可能会将水平面的骨折漏诊。
核磁共振检查
核磁共振能够能清晰显示椎间盘、韧带、脊髓等组织的损伤情况,对临床治疗有重要指导价值。
枢椎椎体骨折临床特征明显,通过外伤史、临床表现、影像学检查等很容易明确诊断。
明确的外伤史
车祸、高处坠落等外伤史。
临床表现
枢椎混杂型骨折的临床表现以颈部疼痛为最多见(86%)。此外,也可见因骨折移位引起的其他症状,如脊髓、神经、椎动脉损伤引起的相应症状。有报道称,少数患者出现吞咽困难,其原因为椎体前下部冠状位骨折,骨折块向前明显移位压迫食道造成。由于C2水平的椎管宽,并脊髓损伤的概率较小(4.8%),而合并各类神经损伤的概率约为8.5%。
影像学检查
颈椎正侧位X线片可观察到骨折明显移位或脱位者,但不能观察到微小骨折,特殊的病例需行屈伸位X线片。通过上颈椎三维CT可显示骨折各个层面的情况,通过颈部核磁共振检查,可明确是否存在脊髓损伤或软组织损伤,或严重头部损伤、颅脑损伤等。
寰椎骨折
寰椎与枢椎位置接近,当发生寰椎骨折时,临床表现极为相似,一般通过CT+三维重建进行鉴别诊断。
大多数枢椎椎体骨折均可非手术治疗获得痊愈,根据患者损伤的稳定性可选用颈部围领、石膏管型或支具,以及Halo-vest外固定架,固定时间8~16周,严重不稳定损伤合并神经功能恶化是手术适应症。
非甾体抗炎止痛药
急性期可给予塞来昔布、艾瑞昔布、双氯芬酸钠等镇痛治疗。
营养神经药物
合并神经损伤时,可用甲钴胺等营养神经药物治疗。
枢椎椎体骨折暂无明确统一的手术适应症,手术指征也各有不同。枢推椎体骨折是否需要手术主要取决于C2、C3的稳定性,严重不稳定损伤合并神经功能恶化也是手术适应症。
存在邻近节段失稳,存在复位困难的上关节突骨折,存在脊髓受压时,需要手术治疗,可进行前路C2、C3椎间融合术、后路半螺纹拉力螺钉固定术。
制动治疗
由于枢椎椎体部分为松质骨,且血供丰富,该部位骨折,适当制动后,容易达到骨性愈合,根据具体情况,选择较硬颈围、支具或者Halo-vest支架固定,融合率总体达到90%以上。大多数枢椎椎体骨折可行保守治疗,同时取得很好的临床疗效。
颅骨牵引
若骨折移位较大,或者合并邻近关节脱位者,多先采用颅骨牵引数周后,再用头颈胸支具或Halo-vest支架外固定8~16周。
枢椎椎体骨折合并神经损伤的概率相对下颈椎少,大多预后良好,保守治疗愈合率在90%以上。保守治疗远期可能会出现寰枢关节骨关节炎、C2-C3椎间隙狭窄等,而手术患者可能会存在术后颈部疼痛、颈部活动度降低等。
枢椎椎体骨折可以治愈,但容易残留部分后遗症。
枢椎椎体骨折经过积极治疗和护理,一般不会影响自然寿命。
治疗后一般6~8周复查一次,至6~12个月结束。
枢椎椎体骨折患者在饮食上一般无特殊禁忌,注意清淡饮食,避免辛辣及刺激性食物即可,适当增加营养,确保能够摄入足够的微量元素。
宜食清淡、易消化、高蛋白、高钙食物,如奶、软骨、排骨等钙含量丰富的食物,多食用新鲜蔬菜、水果。
忌辛辣、刺激性食物,忌烟酒。
枢椎椎体骨折发生后,需要颈托、石膏固定或者牵引、手术等治疗。患者需要长期卧床休息,做好卧床休息期间的护理,防止出现卧床并发症,如坠积性肺炎、褥疮等。
卧床休息期间,注意翻身、拍背,预防坠积性肺炎。
做好卧床期间的防褥疮护理,防止出现褥疮等并发症。
注意活动双下肢,或者进行适当按摩,防止下肢静脉血栓。
做好心理护理,放松心态,正确认识疾病本身,树立痊愈的信念。
枢椎椎体骨折在经过颈托、石膏固定或者牵引、手术等治疗后,要注意做好自身的病情监测,观察症状有没有加重或者缓解,卧床休息或者用药后有没有明显缓解,以反馈给临床医生,指导以后的治疗。
当患者发生枢椎椎体骨折后,不要过于恐慌,要积极配合医生治疗,注意在医生指导下坚持下肢功能锻炼,以利于恢复,防止深静脉血栓,认识到通过积极治疗,可以有很好的预后。
枢椎椎体骨折多发生在高能量的车祸伤、高处坠落伤等情况下。因此,生活中预防枢椎椎体骨折主要是预防这些可能导致枢椎椎体骨折的因素。
遵守交通规则,防止发生高能量的车祸伤,减少枢椎椎体骨折的发生几率。
高危职业的人群,如跳水运动员、高空作业者在平时做好个人防护,防止出现高处坠落摔伤,以避免枢椎椎体骨折。
参考文献
[1]曹正霖,尹庆水,刘景发等.枢椎椎体骨折[J].中华骨科杂志,2004.
[2]李华.颈椎前路手术治疗枢椎泪滴样骨折疗效分析[J].颈腰痛杂志,2014.
[3]马迅,薛晨晖,关晓明等.上颈椎损伤的手术方式选择及其疗效分析[J].中华骨科杂志,2015.
[4]郭延杰,陈长青,练克俭等.枢椎泪滴样骨折的后路内固定治疗[J].中国骨与关节损伤杂志,2006.


